Nella fase iniziale della retinopatia diabetica possono non esserci sintomi. E’ molto importante non aspettare di vedere meno per farsi visitare.
Rapidi cambiamenti dei valori glicemici, anche in assenza di una franca retinopatia, possono comportare transitori annebbiamenti della vista.
Se la macula, la parte centrale e più nobile della retina, si riempie di liquido (edema) e sangue, a causa della malattia diabetica, la visione si offusca più seriamente, e il recupero visivo, anche dopo trattamento è più difficile.
La maculopatia diabetica è infatti la causa piu’ importante di perdita o diminuzione visiva nel paziente diabetico. I capillari della retina che nutrono questa parte del fondo oculare vanno incontro a modificazioni nella loro parete e perdono liquido. Questo stravaso di fluido comporta la formazione di spazi cistici all’interno degli strati retinici: l’edema maculare cistoide.
L’edema è reversibile se adeguatamente trattato, ma con il passare del tempo comporta una destrutturazione permanente della retina.
Nei pazienti affetti da maculopatia diabetica la vista non solo diminuisce, ma le immagini possono sembrare distorte.
Se invece si vedono improvvisamente punti neri, corpi mobili o un completo annebbiamento nel campo visivo, potrebbe trattarsi di un sanguinamento interno dovuto alla crescita di nuovi vasi sanguigni anormali e fragili che perdono liquido e sangue, a livello retinico e del nervo ottico. Questa fase è nota come retinopatia diabetica proliferante.
E’ importante farsi visitare con urgenza se si nota un peggioramento della vista perdurante più di qualche giorno, e non associato a uno sbalzo glicemico.
Le fasi avanzate della retinopatia proliferante sono caratterizzate spesso da un sovvertimento della anatomia retinica. Membrane fibrose crescono al di sopra della superficie generando forti trazioni sulla retina stessa che finisce per distorcersi, rompersi e staccarsi.
A questo punto la vista puo’ essere molto ridotta, e solo un intervento chirurgico puo’ essere d’aiuto.
La retinopatia diabetica e’ una complicanza del diabete mellito, vale a dire della glicemia elevata.
In genere ci vuole qualche anno prima dell’insorgere delle prime modificazioni della malattia a livello oculare, e un ruolo importante lo gioca il compenso metabolico.
Migliore il controllo della glicemia. della pressione arteriosa, dell’assetto lipidico (colesterolo e trigliceridi) minore e’ il rischio di sviluppare la retinopatia.
Una vita attiva, sportiva e salutare in ogni aspetto e’ il miglior modo per proteggersi dal diabete. Qualunque terapia oculare non puo’ infatti nulla, se i parametri ematici sono fuori controllo.
Ci sono due tipi di retinopatia diabetica: proliferante (RDP) e non proliferante (RDNP).
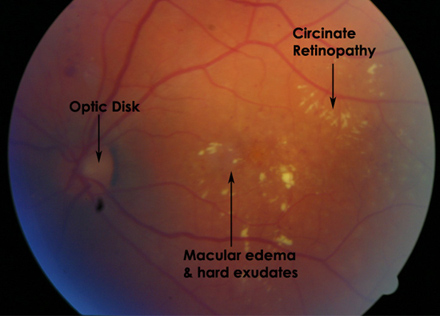
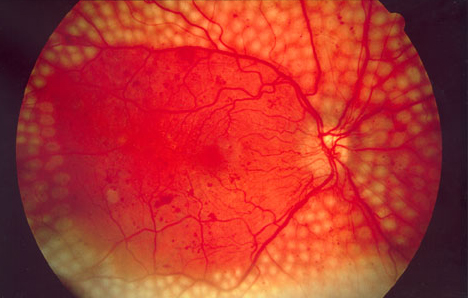
La RDNP, prima nota come retinopatia background, è la fase iniziale della malattia. I piccoli vasi sanguigni della retina iniziano a perdere sangue e fluido. Il fluido fuoriesce in maniera incontrollata dai vasi danneggiati dal diabete, e provoca il rigonfiamento della retina (edema) e il formarsi di depositi (essudati).
Molte persone con il diabete hanno una lieve RDNP, che di solito non comporta una perdita visiva. La vista invece, si riduce quando è danneggiata la macula, la parte centrale della retina, che ci consente di apprezzare i dettagli fini di un’immagine. La macula può rigonfiarsi a causa dell’edema (maculopatia essudativa; edema maculare) oppure vedere il suo apporto di sangue diminuirsi a causa dell’ischemia. Un altro sintomo di questa fase è la distorsione delle immagini.
Nella RDNP il fondo dell’occhio sara’ caratterizzato dalla presenza delle cosiddette microemorragie e dai microaneurismi (piccole dilatazioni sacciformi dei capillari retinici), nonche’ dagli essudati duri (accumulo di lipidi) e dagli essudati cotonosi (segni di ischemia). Altre alterazioni sono rappresentate dalla formazioni di convoluzioni a livello delle piccole vene (venous beading-vene dilatate a salsicciotto) e dalle cosiddette IRMA (alterazioni microvascolari intraretiniche).
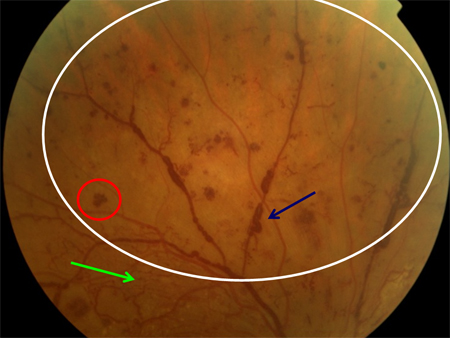
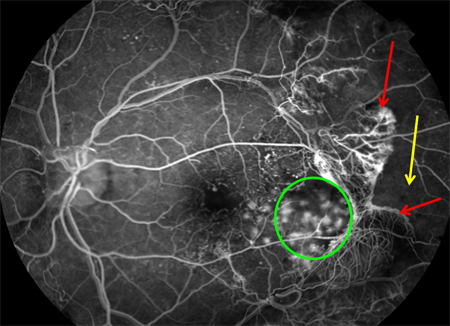
La RDP è determinata dalla crescita di nuovi vasi anomali sulla superficie retinica e del nervo ottico. La fase non proliferante della malattia è caratterizzata da un progressivo ridotto apporto di sangue (ischemia) a livello retinico, dovuto al danneggiarsi dei vasi sanguigni normali. Questo fenomeno comporta una richiesta d’ossigeno che la retina stessa tenta di soddisfare inducendo nuovi vasi sanguigni a formarsi e proliferare. Tuttavia questi vasi sono fragili e immaturi. Possono sanguinare facilmente e determinare la comparsa di un’emorragia interna, denominata emovitreo. La vista in questi casi può ridursi bruscamente, fino al riassorbimento del sangue, spontaneo o chirurgico.
La RDP causa nel tempo una progressiva trazione al livello della retina con distorsione e diminuzione permanente della vista. Nei casi più severi nuovi vasi anomali crescono anche sulla superficie dell’iride, la parte colorata dell’occhio, e al livello del punto dove il fluido oculare defluisce fuori dall’occhio. Questo comporta il blocco del flusso di fluido causando il glaucoma neovascolare, una grave condizione con danni severi al nervo ottico, causati dall’innalzamento pressorio endo oculare.
Un esame oculistico è il miglior modo per diagnosticare eventuali alterazioni a carico dell’occhio. Un oculista può spesso diagnosticare e trattare un problema anche prima che questo abbia dato sintomi visivi. Il dottore dilata la pupilla e guarda all’interno dell’occhio con una luce posta su di un microscopio.
Se si è affetti da diabete mellito e si hanno 29 anni o meno, è opportuno sottoporsi a un controllo entro 5 anni dalla diagnosi. Se si hanno invece 30 o più anni, la visita va eseguita entro pochi mesi.
Donne diabetiche in stato interessante devono consultare un oculista entro il primo trimestre, poiché la retinopatia può peggiorare rapidamente durante la gravidanza.
Se si scopre una retinopatia diabetica, l’oculista può prescrivere una fotografia a colori del fondo oculare, oppure, per decidere se è necessario un trattamento, un esame denominato fluorangiografia.
La fluorangiografia comporta l’iniezione di un mezzo di contrasto nel braccio e lo scatto di fotografie del fondo oculare per vedere la distribuzione del colorante fuori dai vasi danneggiati. Per eseguire questo esame, sono spesso richiesti un elettrocardiogramma e alcuni esami del sangue. Molto raramente possono verificarsi fenomeni allergici.
Altro esame molto utile ma assolutamente non invasivo e’ l’OCT (Optical Coherence Tomography). L’OCT tramite una luce particolare effettua una scansione della retinca, in maniera simile alla TAC o alla Risonanza Magnetica. Tuttavia non vi e’ alcun bisogo di entrare in nessun tubo! L’esame si svolge con il paziente seduto.
L’OCT esamina la retina facendola a “fettine” sottili in modo da vederne l’interno, di misurarne lo spessore e osservarne le varie componenti, con una risoluzione altissima, circa 5 micron (millesimi di millimetro).
Questo esame e’ soprattutto utile per quantificare l’edema maculare, ma anche per diagnosticare la eventuale presenza di membrane epiretiniche, comune complicanza della retinopatia diabetica o del suo trattamento laser.
La prevenzione è assolutamente il miglior trattamento per la retinopatia diabetica. Uno stretto controllo della glicemia riduce il rischio di perdita visiva in modo significativo.
Tuttavia, se la retinopatia ha già causato edema maculare un trattamento laser può ridurre una nuova perdita visiva. La macula è la parte della retina che ci consente di leggere e vedere i colori. Il trattamento è indirizzato sui vasellini danneggiati intorno alla macula per porre fine allo stravaso ematico e di fluido.
Se nuovi vasi sono cresciuti sulla retina, nell’ambito della retinopatia diabetica proliferante (RDP), il laser è efficace nel determinarne la scomparsa e prevenirne nuovamente la crescita. Tuttavia, molte sedute di laser possono rendersi necessarie.
In ogni caso il laser, non cura la retinopatia, e non sempre è in grado di fermare la perdita visiva, se il danno è già troppo avanzato.
Recentemente si sono resi disponibili nuovi farmaci, che bloccano la fuoriuscita di fluido dai vasi danneggiati e impediscono il formarsi di nuovi vasi. La terapia con queste medicine prevede l’iniezione delle stesse direttamente dentro l’occhio. Spesso sono necessarie più di un’iniezione o la combinazione di queste con il trattamento laser.
Se la malattia è molto avanzata, può essere necessario un intervento chirurgico: la vitrectomia. Durante questa procedura il chirurgo rimuove il fluido oculare (vitreo) ripieno di sangue e lo sostituisce con fluido trasparente.